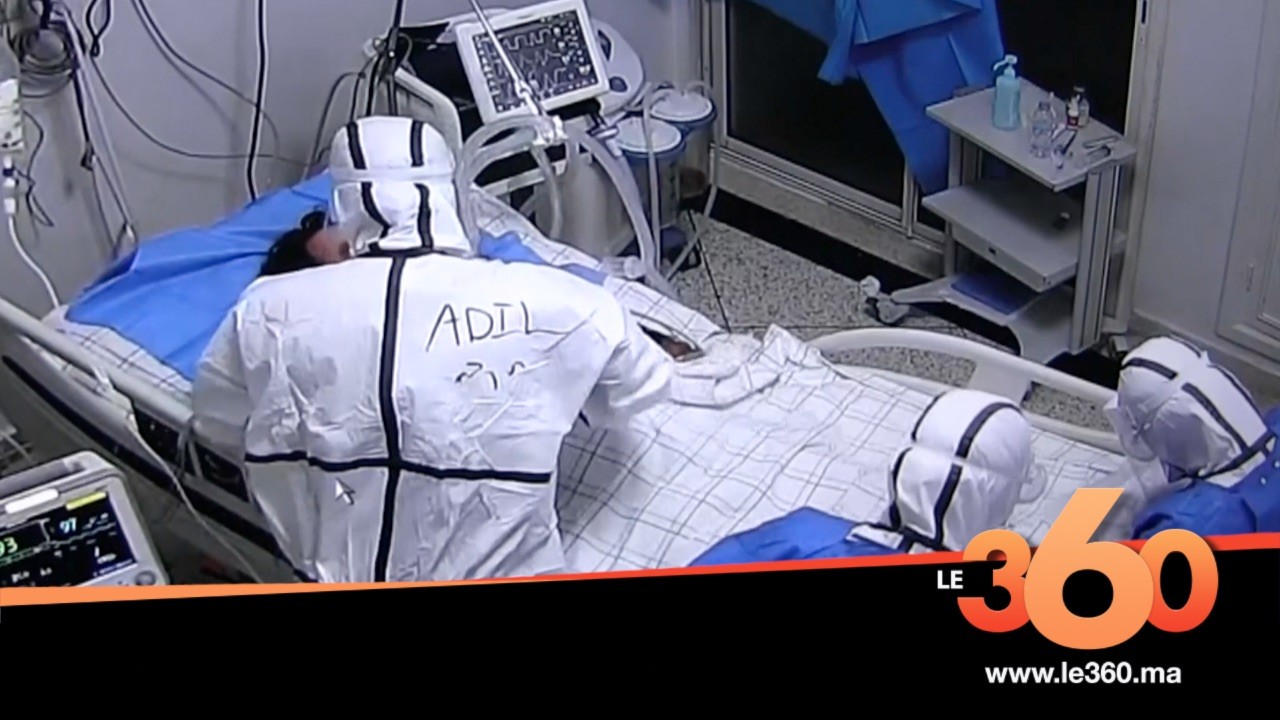
Des box qui fonctionnement à leur pleine capacité, un personnel médical au bord du burn-out mais qui reste mobilisé, des patients, arrivés pour la plupart à un stade très avancé de la maladie, qui ne sont pas sûrs de s’en sortir et, surtout, une situation pandémique qui ne fléchit pas.
Dans l'une des quatre unités de réanimation que compte le CHU (Centre hospitalier universitaire) Ibn Rochd de Casablanca, appelée "Pavillon 17", l’heure est grave et le décor fait froid dans le dos. 12 patients s'y trouvent en réanimation. Les voir, c’est prendre la pleine mesure des vrais ravages du Covid-19, à un stade final, sur la santé d'un être humain.
La souffrance est atroce, visible sur les visages de tous les patients alités.
C’est dans cet environnement que nous reçoit, mardi 8 septembre, le Pr. Lahoucine Barrou, Chef du service de réanimation du CHU Ibn Rochd, en première ligne dans la lutte contre le coronavirus depuis l’éclatement de l'épidémie à Casablanca, le 2 mars 2020. L’extrême modestie dont fait preuve ce ponte en médecine réputé, et le grand respect dont il bénéficie tant auprès des patients que de son équipe, n’ont d’égal que le franc-parler dont il sait faire preuve.
Ce spécialiste de haut vol, au calme olympien, ne dissismule rien de la gravité de la situation qu’il décrit. Une gravité dont peu se soucient, participant par une négligence coupable à la propagation d’un virus qui, hier encore, soit ce même mardi 8 septembre 2020, a fait plus de 1.941 nouveaux cas au Maroc (pour un total de 75.721 cas depuis le premier cas signalé, le 2 mars) et 33 nouveaux décès (pour un nombre global de 1.427 morts).
Sur ces chiffres, notons que 42% des cas ont été signalés à Casablanca, de même que 40% des cas graves et 38% des décès.
Lire aussi : Covid-19: le nombre de cas graves à Casablanca inquiète, les hôpitaux au bord de la saturation
Plus alarmant encore, 1 cas sur 4, arrivés en réanimation, y laissent leur vie. Le Pr. Lahoucine Barrou nous en dit les causes, et fait le point sur la situation qui prévaut actuellement dans le service qu’il dirige.
Après la hausse du nombre de cas graves admis en réanimation, doit-on craindre une saturation des capacités d’accueil dans vos services?Depuis quelques temps, nous recevons une dizaine de malades par jour dans les services de réanimation, pour un séjour d’une durée moyenne de 3 à 4 semaines. Le calcul est simple, admettre 10 malades par jour en moyenne suppose une capacité de 220 lits. Nous ne sommes pas encore au stade de la saturation, parce que malheureusement, nous enregistrons beaucoup de décès, parfois quelques heures seulement après l’admission, du fait de la gravité de la situation de certains patients. Nous en sommes au stade où les décès régulent les disponibilités. En moyenne, nous enregistrons 5 à 7 décès par jour. C’est énorme. Certains malades viennent à l’hôpital, qui plus est, pour y mourir, quand il est bien trop tard de les soigner.
En chiffres, de combien de lits disposez-vous?Au niveau du CHU, nous disposons de quatre services de réanimation, avec 12 lits pour chacun d’eux, et de deux services de soins intensifs. Nous arrivons à gérer la situation. Et il n’y a pas un malade qui arrive, et qui ne trouve pas de place. Nous disposons également d’autres services qui sont prêts, mais que nous n’avons toujours pas ouvert vu que le besoin ne s’en ressent pas encore.
Existe-t-il un profil-type des patients qui atterrissent dans vos services, en terme d’âge, notamment?Nous avons des patients de 28 ans comme nous en avons qui ont 95 ans. Les sujets âgés de plus de 65 ans sont plus fréquents que les jeunes. Mais le Covid-19 n’a pas d’âge, et tout le monde peut en être infecté.
Lire aussi : Covid-19: Khalid Aït Taleb annonce un soutien logistique "substantiel" pour Casablanca
Des malades en nombre, des cas graves et de nombreux décès. Comment en est-on arrivés là?Il y a plusieurs facteurs. Le premier est que les malades, et l’ensemble des citoyens en général, n’ont pas encore intégré la gravité du Covid-19. Pour la majorité, le coronavirus, c’est fini. Une fois atteints, certains attendent tout simplement que les symptômes disparaissent. Pendant ce temps, leur cas s’aggrave, souvent jusqu’à arriver à un point de non-retour. Le second facteur est à lier, à mon sens, à une lassitude qui s’est installée après la période de confinement. Retrouver la liberté s’est traduit par se comporter n’importe comment.
Ce comportement est d’autant plus dangereux qu’il fait d’autres victimes. Exemple en est ces cas de personnes qui, atteintes d’autres maladies, étaient grabataires chez elles, et qui ont été infectées par le Covid-19, simplement parce que des membres de leur entourage n’ont pas respecté ces règles élémentaires de distanciation physique et de port du masque.
Le Covid-19 est une maladie grave, elle ne préserve personne, et elle tue. Il faut que tout le monde en soit pleinement conscient. Sans cela, tous les efforts de lutte au monde resteront vains.
Dans quel état d’esprit se trouvent vos équipes, en première ligne de la lutte contre le Covid-19?Nos équipes sont saturées, surmenées. Elles sont mobilisées nuit et jour, 7/7 et ce, depuis début mars. Plus grave, ils voient de plus en plus de morts, des personnes avec lesquelles elles ont tissés des liens et qui disparaissent du jour au lendemain. Cette donne a un retentissement psychologique absolument dévastateur. Pour les soutenir, nous organisons des thérapies de groupe, et des psychiatres nous accompagnent constamment. Cela reste difficile à supporter. Nous parlons d’une cinquantaine de personnes par équipe et par service de réanimation, entre soignants et personnel de support.