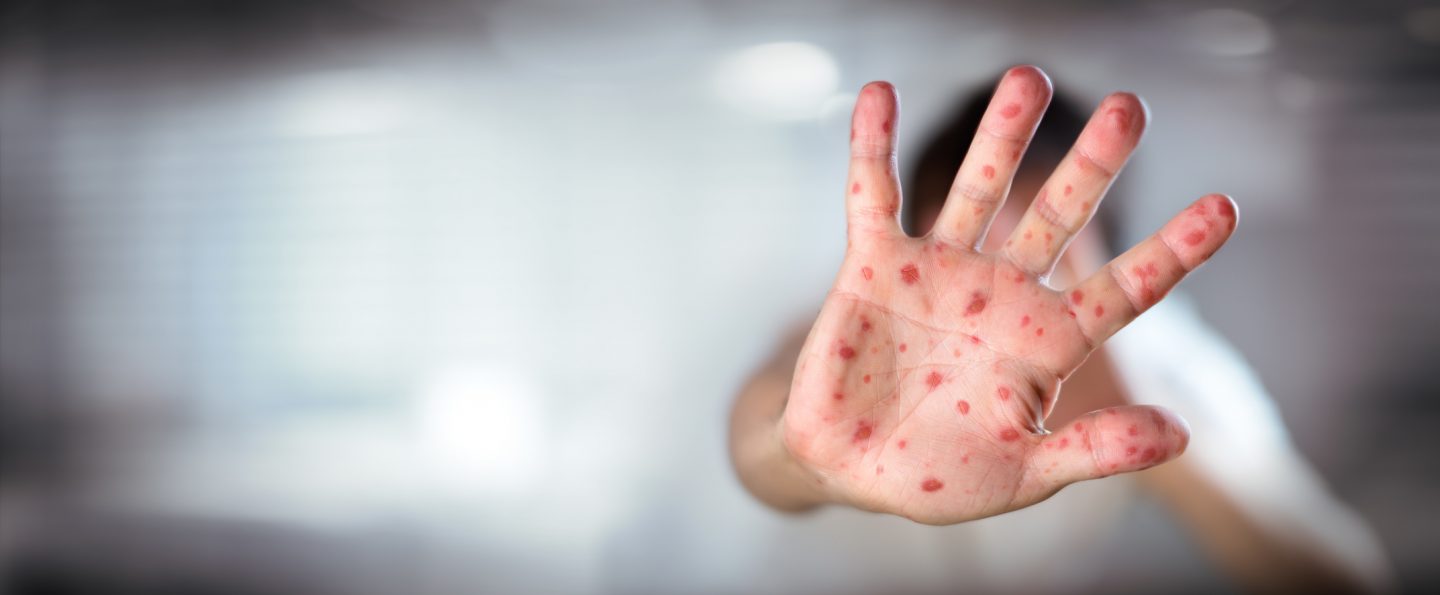
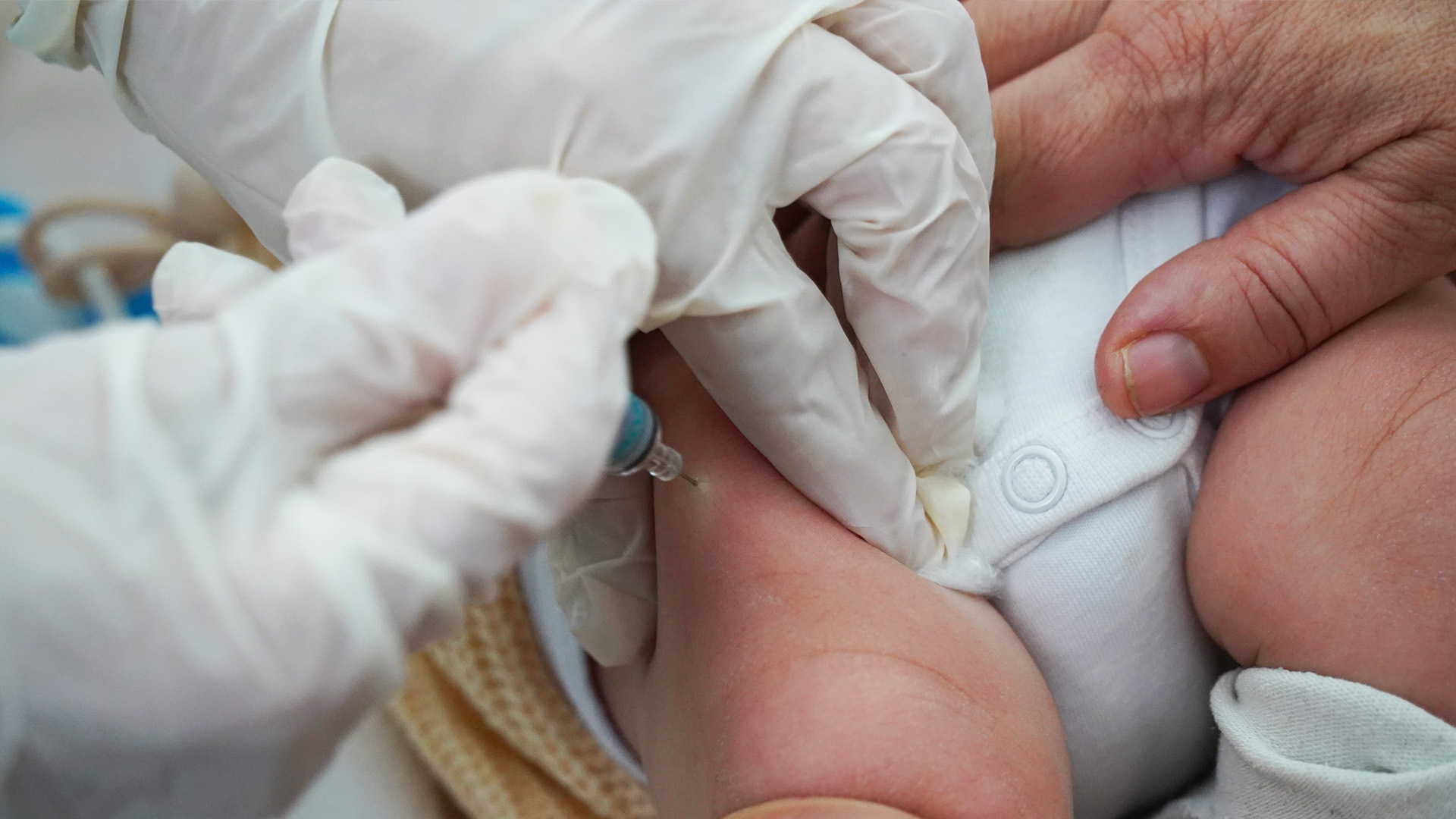
Depuis octobre 2023, le Maroc est aux prises avec une résurgence de la rougeole. Les chiffres parlent d’eux-même: 19.515 cas détectés, équivalant à un taux de 52,2 cas pour 100.000 habitants, 107 décès signalés, soit un taux de mortalité de 0,55%, selon le ministère de la Santé. Fait particulièrement alarmant, plus de la moitié de ces décès concernent des enfants de moins de 12 ans.
Cette recrudescence s’explique, selon Tayeb Hamdi, médecin, par deux facteurs: «Une baisse de la couverture vaccinale chez les enfants ainsi qu’une diminution du niveau de surveillance épidémiologique». Ce médecin alerte qu’aucune région du Maroc n’atteint actuellement le seuil crucial de 95% de couverture vaccinale, pourtant nécessaire pour stopper la propagation de la rougeole.
Lire aussi : Rougeole à Tanger: l’Intérieur prend les choses en main
Des régions, comme Béni Mellal-Khénifra, Souss Massa et Tanger-Tétouan-Al Hoceima, affichent des taux particulièrement préoccupants. Pour ce médecin, il y a un «laxisme» tant au niveau de la vaccination que de la surveillance, ce qui expose gravement la population, chaque enfant non ou mal vacciné représentant un risque élevé d’infection et contribuant à la persistance de l’épidémie.
D’après lui, le manque de confiance envers les vaccins, alimenté par l’hésitation vaccinale et la désinformation, a considérablement réduit le taux de vaccination. «La pandémie de la Covid-19 a également joué un rôle majeur en perturbant les programmes de vaccination réguliers, rendant des millions d’enfants vulnérables à la rougeole. Cette interruption des services de santé essentiels a non seulement retardé les vaccinations, mais a également affaibli les systèmes de surveillance épidémiologique, rendant plus difficile la détection précoce et le contrôle des foyers de rougeole», explique-t-il.
Une propagation rapide
Une analyse qui trouve un écho dans le manuel de surveillance et de riposte à cette épidémie, récemment mis à jour, qui souligne la contagiosité exceptionnelle de la rougeole. En effet, le facteur de reproduction (R0) varie entre 18 et 20, ce qui signifie qu’une personne malade peut contaminer jusqu’à 20 personnes dans son entourage proche.
D’après ce document, la transmission se fait principalement par voie aérienne, via les gouttelettes aéroportées émises lors de la toux ou de l’éternuement, ou par contact direct avec les sécrétions nasales ou pharyngées de personnes infectées. Le virus reste actif et transmissible dans l’air ou sur les surfaces infectées pendant une période pouvant aller jusqu’à deux heures, facilitant ainsi sa propagation rapide au sein des communautés.
La rougeole se manifeste par une série de symptômes sévères. Après une période d’incubation de 7 à 14 jours, les premiers signes incluent une forte fièvre, un écoulement nasal, des yeux rouges et larmoyants, une toux persistante, un abattement et une irritabilité. L’apparition des taches de Koplik, de petites taches blanches à l’intérieur des joues, peut être observée dans les deux à trois jours suivant le début des symptômes. L’éruption cutanée rouge, caractéristique de la maladie, débute généralement entre le 3ème et le 7ème jour après l’apparition des premiers symptômes. Cette éruption, d’aspect maculo-papulaire, se propage du visage au reste du corps et dure généralement de 5 à 6 jours avant de s’estomper, fait-on savoir.
Lire aussi : Propagation de la rougeole: le ministère de l’Éducation nationale tire la sonnette d’alarme
La période de contagion commence quatre jours avant l’apparition de l’éruption et se termine quatre jours après, rendant la maîtrise de l’épidémie particulièrement complexe. En raison de l’infectiosité élevée du virus, toute personne non vaccinée ou dont le statut vaccinal est inconnu est à risque de contracter et de propager la maladie, surtout dans des environnements où la densité de population est élevée et les conditions sanitaires précaires, fait savoir le document.
Ce que préconise le ministère de la Santé
Pour faire face à la flambée de cas constatée dernièrement, un plan de riposte a été élaboré. Les objectifs principaux sont de réduire la morbidité et la mortalité, d’arrêter la progression de l’épidémie et de rehausser la couverture vaccinale au-delà de 95%. C’est pourquoi ce manuel prévoit une coordination étroite entre les centres régionaux d’opérations d’urgence en santé publique (CROUSP) et les équipes provinciales d’intervention rapides, activés et en état d’alerte. Des réunions hebdomadaires de suivi de la situation épidémiologique et de coordination sont également mises en place pour assurer une réponse rapide et efficace.
Les mesures incluent la détection précoce des cas, l’investigation épidémiologique pour identifier les sources d’infection et les contacts, ainsi que l’audit des décès pour confirmer leur imputabilité à la rougeole. L’importance d’identifier les zones à faible couverture vaccinale, qui présentent un risque élevé d’épidémie, est aussi mise en avant afin de concentrer davantage d’efforts de riposte vaccinale dans ces régions, préconise le ministère de la Santé.
Lire aussi : Le ministère de la Santé lance une campagne nationale de vaccination contre la rougeole
La stratégie de riposte vaccinale s’articule ainsi autour de deux approches principales en fonction des zones concernées. Dans les régions non touchées par une épidémie, une vaccination sélective est privilégiée. Cette démarche cible en priorité les enfants de moins de cinq ans, les élèves et ceux non scolarisés. Elle repose sur une vérification systématique du statut vaccinal et un rattrapage des doses manquantes, afin de garantir que ces groupes vulnérables reçoivent les deux doses requises du vaccin RR (Rougeole-Rubéole) pour une protection optimale.
Dans les zones en situation épidémique, une campagne de vaccination de masse non sélective est mise en place. Cette initiative inclut l’ensemble des résidents ainsi que le personnel des collectivités fermées, tout en tenant compte des contre-indications spécifiques au vaccin RR. Ces campagnes ont pour objectif d’atteindre rapidement une couverture vaccinale élevée afin de limiter la propagation du virus. Les contre-indications concernent notamment les femmes enceintes, les personnes immunodéprimées et celles ayant présenté une réaction au vaccin RR après une première dose. Des mesures de prévention sont également instaurées pour éviter les infections nosocomiales et assurer la sécurité des populations ciblées.
Quels sont les groupes les plus à risque
Certains groupes sont particulièrement vulnérables aux formes graves de la rougeole et aux complications associées. Les enfants de moins de 5 ans, les adultes de plus de 30 ans, les femmes enceintes, les enfants malnutris et les personnes immunodéprimées (VIH, chimiothérapies, cancers, etc.) sont exposés à un risque accru de complications sévères, telles que la pneumonie, la cécité et l’encéphalite. La rougeole affaiblit également le système immunitaire, rendant les malades particulièrement vulnérables aux infections secondaires et aux complications graves. Cette vulnérabilité accrue souligne l’urgence de renforcer les efforts de vaccination et de protection des populations à risque pour réduire la morbidité et la mortalité liées à la maladie.
La rougeole peut entraîner des complications variées, allant des otites et de la diarrhée à des affections plus graves telles que la pneumonie, la cécité, l’encéphalite et la pan-encéphalite sclérosante subaiguë, une maladie rare mais mortelle affectant le système nerveux central plusieurs années après l’infection initiale. Ces complications peuvent entraîner des séquelles permanentes et augmenter considérablement le taux de mortalité, en particulier chez les populations vulnérables. La prise en charge des complications nécessite des ressources médicales importantes et une surveillance continue, ce qui représente un défi supplémentaire pour les systèmes de santé déjà sous pression.
Lire aussi : Propagation de la rougeole dans les prisons: l’administration pénitentiaire prend les devants
Il n’existe pas de traitement spécifique contre la rougeole, les soins se concentrent sur le soulagement des symptômes, la prévention des complications et le maintien du confort du patient. Les mesures incluent une alimentation adéquate et une hydratation suffisante, l’utilisation d’antibiotiques pour traiter les infections secondaires telles que la pneumonie, et la supplémentation en vitamine A pour réduire le risque de cécité et diminuer le nombre de décès.
L’isolement des patients non graves à domicile, avec des précautions pour éviter la transmission du virus, est également essentiel. Pour les patients nécessitant une hospitalisation, une isolation stricte dès l’apparition des symptômes prodromiques jusqu’à cinq jours après l’apparition de l’éruption cutanée est mise en place, avec des précautions respiratoires renforcées pour le personnel de santé.
Face à l’urgence, les autorités sanitaires appellent à la vigilance et insistent sur la nécessité d’une adhésion massive aux campagnes de vaccination. L’objectif est triple: atteindre et dépasser le seuil critique de 95% de couverture vaccinale afin de protéger la population, freiner la circulation du virus et prévenir de nouveaux décès.